Przypadek I
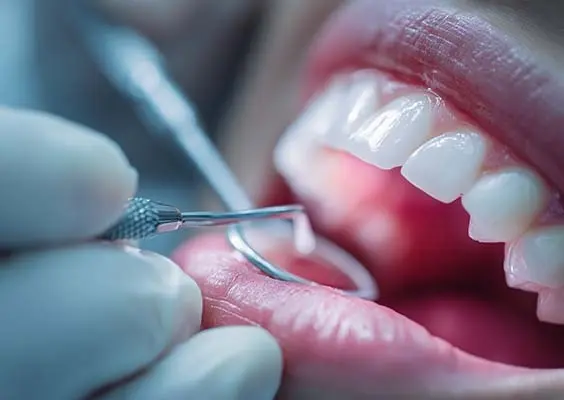
30-letni pacjent zgłosił się do gabinetu stomatologicznego w związku z uszkodzeniem rozległego wypełnienia korony zęba 36 (zdj. 1). W sposób systematyczny zebrano wywiad oraz przeprowadzono wnikliwe badanie kliniczne. Pacjent niepalący, bez obciążeń ogólnoustrojowych. Podczas zbierania wywiadu nie zgłaszał żadnych dolegliwości bólowych. Ogólne badanie wewnątrzustne ujawniło obecność kilku ubytków próchnicowych. U pacjenta przeprowadzono dodatkowe zabiegi związane z higienizacją oraz leczeniem próchnicy pierwotnej i wtórnej, które nie zostały szczegółowo omówione w niniejszej publikacji.
POLECAMY

W dalszej części artykułu skoncentrowano się na opisie rekonstrukcji złamanego pierwszego zęba trzonowego po lewej stronie w żuchwie. Pacjent podczas zbierania wywiadu stwierdził, że ząb 36 był w przeszłości wielokrotnie odbudowywany za pomocą materiału kompozytowego. Zaistniała sytuacja kliniczna wymagała podjęcia decyzji o wyborze sposobu zaopatrzenia uszkodzonej rekonstrukcji korony zęba. Konieczne było również uwzględnienie w planie leczenia zachowanej żywotności zęba oraz maksymalnej ochrony pozostałych tkanek zęba.
Po ustaleniu rozpoznania i wnikliwej analizie opracowano całościowy plan leczenia, uwzględniając wszystkie omawiane z pacjentem zagadnienia. Pacjent zdecydował się na zaproponowane leczenie zachowawcze istniejących ubytków oraz zaopatrzenie uszkodzonej korony zęba 36 rekonstrukcją pośrednią z ceramiki wzmocnionej leucytem. Ustalono kolor przyszłej pracy protetycznej, decydując się na odcień A1 (kolornik Vita Classic (Vita 3D-Master).
Zgodnie z obowiązującymi standardami leczenia po przeprowadzeniu higienizacji i leczenia zachowawczego możliwe było przejście do zaopatrzenia uszkodzonego wypełniania w obrębie korony zęba 36. W pierwszym etapie w izolacji pola zabiegowego koferdamem usunięto stare uzupełnienie kompozytowe oraz całkowicie opracowano ubytek (zdj. 2).

Następnym etapem była adhezyjna odbudowa zrębu korony materiałem kompozytowym (zdj. 3).

Po wykonaniu tej procedury przystąpiono do preparacji. W trakcie tej czynności kontrolowano dokładnie zarys preparacji stopnia w obrębie ścian osiowych, ograniczony jedynie do granicy zdrowego szkliwa. Uzasadnieniem takiego sposobu postępowania było rozległe pierwotne zniszczenie korony. Preparację wykonano zgodnie z techniką szczegółowo omówioną w początkowej części niniejszej publikacji (zdj. 4–10).







Następnie wykonano precyzyjny wycisk masą silikonową techniką dwuwarstwową jednoczasową, pobrano rejestrat zwarcia oraz wycisk przeciwstawny, również masą silikonową, mając na uwadze dokładność odwzorowania powierzchni okluzyjnej zębów przeciwstawnych. Ostatnią czynnością tego etapu było wykonanie prowizorium (Protemp II, 3M ESPE) na podstawie wcześniej wykonanego wycisku pobranego przed preparacją.
Wykonana w laboratorium rekonstrukcja ceramiczna trafiła po kilku dniach do gabinetu. Oceniono kształt, dokładność przylegania do opracowanych ścian na modelu, punkty styczne oraz kolor i makrostrukturę powierzchni.
Po zdjęciu rekonstrukcji tymczasowej i dokładnym oczyszczeniu zęba filarowego w izolacji pola z zastosowaniem OptraGate (Ivoclar Vivadent) dokonano próby, osadzając rekonstrukcję ceramiczną na zębie filarowym. Zaakceptowano wykonaną pracę.
Przystąpiono zatem do procedury przygotowawczej. Odbudowę umieszczono na transferze (zdj. 11). W celu oczyszczenia wewnętrznej powierzchni ceramiki po przymiarce zastosowano 36-proc. kwas ortofosforowy. Zanieczyszczenie ceramiki śliną podczas próby może spowodować...
Ten artykuł jest dostępny tylko dla zarejestrowanych użytkowników.

Praktyczna wiedza dla nowoczesnego zespołu stomatologicznego.
Kwartalnik dla lekarzy, higienistek i techników dentystycznych — łączący kliniczne doświadczenia, innowacje i interdyscyplinarną współpracę.