Sukces leczenia endodontycznego, zgodnie z badaniami Evidence Based Dentistry, jest bardzo wysoki i sięga nawet 98%. Uzyskanie tak wysokiej skuteczności jest ściśle związane z skrupulatnością i konsekwencją w stosowaniu poszczególnych procedur. Z leczeniem endodontycznym wiąże się szereg czynników ryzyka, które w bezpośredni lub też pośredni sposób mogą wpływać zarówno na przebieg leczenia, jak i na ostateczny efekt terapeutyczny.
POLECAMY
Czynniki ryzyka w endodoncji
I. Anatomiczne/biologiczne:
- morfologia systemu kanałowego,
- stan tkanek podporowych,
- stan tkanek okołowierzchołkowych,
- stan tkanek twardych,
- budowa i stan wierzchołka korzenia,
- agresywne procesy resorpcyjne,
- potencjał gojenia,
- rodzaj infekcji,
- wytrzymałość biomechaniczna tkanek twardych,
- stabilność okluzji,
- obecność powikłań,
- obecność materiałów.
II. Techniczne/zależne od klinicysty:
- dobór przypadków/diagnostyka,
- izolacja i przygotowanie pola zabiegowego,
- widoczność w polu zabiegowym,
- zarządzanie tkankami twardymi zęba,
- technika pomiaru długości kanału zęba,
- techniki preparacji i materiały,
- technika dezynfekcji,
- stopień oczyszczenia systemu kanałowego,
- zarządzanie okolicą wierzchołkową kanału,
- stopnie szczelności systemu kanałowego,
- techniki rekonstrukcji,
- umiejętności i doświadczenie klinicysty.
Niniejszy artykuł ma na celu przedstawienie ośmiu prostych procedur, które pozwalają w znaczny sposób zminimalizować ryzyko powikłań i niepowodzeń endodontycznych oraz ułatwiają ocenę, w których miejscach ryzyko wystąpienia problemu może być większe. Gdy dentysta zrozumie, że istnieje ryzyko rozwoju problemu endodontycznego w trakcie leczenia, jest szansa na podjęcie specyficznych działań, żeby zapobiec jego konsekwencjom i znaleźć rozwiązanie na wczesnym etapie. Równocześnie wiedza, że ryzyko wystąpienia konkretnego problemu stomatologicznego jest niskie, może pomóc uniknąć niepotrzebnych czynności albo zastosować adekwatne minimalnie inwazyjne techniki. Podstawową wartością optymalnej opieki endodontycznej jest naprawianie problemów jednego obszaru jamy zęba bez negatywnego wpływu na inną. Na przykład, jeżeli dentysta decyduje się na odszukanie dodatkowego ujścia kanału, wybiera techniki, które nie uszkadzają dna komory i trajektorii żujących. Gdy tkanki zęba wymagają rekonstrukcji, stosuje się metody niezaburzające integralności pozostałych struktur zębów. Jest to kluczowe i decydujące podejście do prowadzenia opieki endodontycznej, które pomaga zredukować ryzyko przyszłych problemów związanych z leczeniem kanałowym.
Rekomendowane na bazie minimalizacji ryzyka procedury i zalecenia pozwalają uzyskać większą skuteczność i pewność w tej wymagającej, ale bardzo interesującej dziedzinie.
I Komunikacja i diagnostyka 3D
Cel
- Rzetelna i wiarygodna ocena stanu tkanek podporowych, stopnia i topografii patologicznych zmian w okolicy wierzchołka, precyzyjna ocena morfologii systemu kanałowego.
- Poprawa komunikacji z pacjentem, przedstawienie w zrozumiały sposób natury problemu endodontycznego i sposobów jego rozwiązania.
Opis problemu
„Leczenie endodontyczne” jest w świadomości pacjentów pojęciem bardzo enigmatycznym. Często nie znają oni natury problemu, z którym zgłaszają się do lekarza, i nie otrzymawszy klarownych informacji na temat specyfiki postępowania endodontycznego, szans, ale i ryzyk z nim związanych, nie są w stanie podejmować świadomych decyzji. W ten sposób ryzykuje się nieporozumieniami na linii pacjent – lekarz.
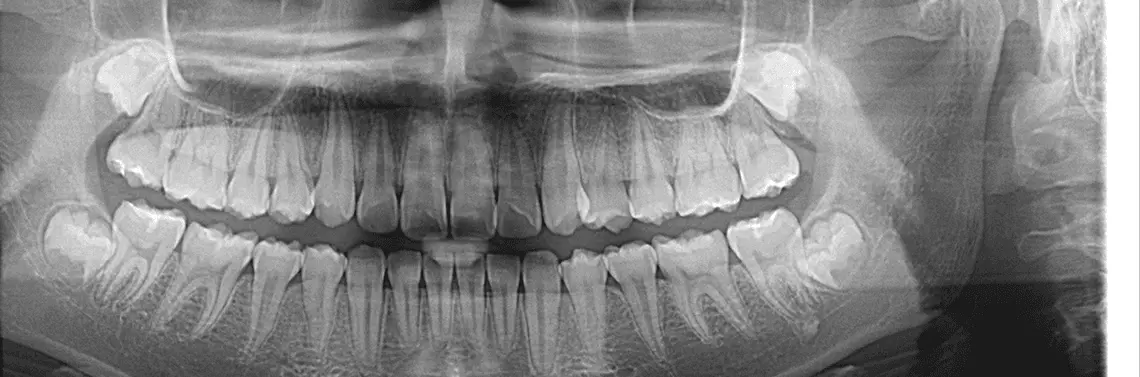
Równocześnie klasyczna diagnostyka endodontyczna nie jest wystarczająca dla rzetelnej oceny stanu faktycznego. Nie zawsze stomatolog jest w stanie dokładnie odpowiedzieć na pytania, jaką techniką wykonać leczenie, kiedy je wykonać, jak uniknąć powikłań, jakie są zagrożenia i jak zminimalizować ryzyko. Dlatego też współcześnie, chcąc zapewnić najwyższy standard leczenia, endodontyczny protokół diagnostyczny warto wzbogacić o diagnostykę 3D (zdj. 1). Z wywiadu można dowiedzieć się o skargach i oczekiwaniach pacjenta, zaś badaniem klinicznym ocenia się wartość strategiczną zęba, możliwość odbudowy, badaniem rentgenograficznym (RTG)/radiowizjograficznym (RVG) można ogólnie ocenić problem pacjenta, natomiast diagnostyka CBCT (ang. cone beam computed tomography)/3D w dużo większym zakresie pozwala na szczegółową analizę problemów endodontycznych.
Spośród wielu informacji, które dostępne są podczas analizy obrazu 3D, kilka wybija się na pierwszy plan, w zasadniczy sposób pomagając w trudnym procesie podejmowania decyzji.

1. Dokładna morfologia:
- ocena przebiegu poszczególnych kanałów – program komputerowy pozwala na uzyskanie przekroju w dowolnej płaszczyźnie, umożliwiając np. zobrazowanie każdego kanału górnego zęba trzonowego osobno, włącznie z kanałem MB2. Trudno przecenić takie informacje, szczególnie że można sprawdzić drożność poszczególnych kanałów, zmierzyć promień krzywizny, ocenić miejsca podziału/połączenia kanałów, sprawdzić obecność kanałów bocznych (zdj. 2a, b, c, d);
- ocena powikłań – podczas leczenia powtórnego doskonale widoczne są m.in. spoistość i zasięg poprzednich materiałów wypełniających, dokładne położenie złamanego instrumentu, obecność perforacji czy też stopni;
- stan wierzchołka – przy odpowiedniej manipulacji obrazem CBCT można zobrazować wierzchołek każdego z korzeni i sprawdzić kierunek i kąt ujścia, szerokość, obecność przewężenia fizjologicznego lub jego brak, resorpcję wierzchołka. W przedstawianym podczas kursu przypadku kanał korzeniowy zęba 25 uchodzi w kierunku podniebiennym i jest zlokalizowany w odległości około 1,5 mm od wierzchołka zęba (zdj. 3),
- pomiary długości kanału korzeniowego – są bardzo precyzyjne i porównywalne z pomiarami elektroendometrycznymi.





2. Ocena tkanek okołowierzchołkowych:
- obecność zmian okołowierzchołkowych – klasyczne zdjęcie RTG/RVG w porównaniu do obrazu CBCT oferuje niską wartość diagnostyczną w kontekście oceny tkanek okołowierzchołkowych. Wieloletnie doświadczenie pokazuje, że codziennością jest niedoszacowanie stanów zapalnych i innych patologii okolicy wierzchołka podczas korzystania wyłącznie z diagnostyki dwuwymiarowej. Charakter klasycznego badania RTG skutkuje nakładaniem się wielu struktur, dając w efekcie obraz, który nierzadko daleki jest od rzeczywistości. Przypadki zaklasyfikowane nawet przez doświadczonych specjalistów endodoncji jako „brak zmian okołowierzchołkowych”, w obrazie CBCT nierzadko zmieniają status na „przewlekły stan zapalny tkanek okołowierzchołkowych” (zdj. 4);
- podział zmian tkanek okołowierzchołkowych w relacji do kości wyrostka – diagnostyka 2D nie daje możliwości oceny topograficznego położenia zmian okołowierzchołkowych, co ma zasadnicze znaczenie w kontekście potencjału gojenia. Takamoto Yoshioka w 2010 r. zaproponował podział stanów zapalnych, który ma zasadnicze przełożenie na szacowanie ryzyka związanego z leczeniem endodontycznym i długofalowym rokowaniem (zdj. 5):
• typ I – zmiany okołowierzchołkowe całkowicie ograniczone kością wyrostka,
• typ II – zniszczona blaszka przedsionkowa wyrostka (fenestracja),
• typ III – zniszczona blaszka podniebienna wyrostka,
• typ IV – zniszczona zarówno blaszka przedsionkowa, jak i podniebienna wyrostka,
• typ V – wierzchołek korzenia poza wyrostkiem kostnym (wystaje poza linię brzegów ubytku kostnego).
Warto dodać, że fenestracje wierzchołkowe (II typ według Yoshioka) stanowią według różnych autorów nawet do 20% przypadków wszystkich zmian okołowierzchołkowych.
Przy okazji warto pamiętać, że podjęcie leczenia endodontycznego bez zdjęcia RTG jest w świetle obowiązujących przepisów błędem w sztuce. Bez zdjęcia dopuszczalna jest jedynie pomoc interwencyjna, jednak do kolejnych etapów leczenia konieczne jest wykonanie podstawowego zdjęcia RTG.


Technika
Do diagnostyki endodontycznej zaleca się wykonywanie projekcji wiązki stożkowej w tzw. małym polu obrazowania (ang. small FOV). Efektem użycia małego czujnika lub zmniejszenia aktywnej części czujnika do wielkości około 5 cm × 5 cm jest zwiększenie maksymalnej efektywnej rozdzielczości obrazu, czyli zdolności odwzorowania szczegółów przy relatywnie małej dawce promieniowania (zdj. 6).
Zysk
- Właściwy dobór techniki i materiałów do morfologii systemu kanałowego i rodzaju problemu endodontycznego – minimalizacja ryzyka złamań narzędzi endodontycznych, powstania perforacji i przepchnięć materiału.
- Rozpoznanie, ostrożna kwalifikacja albo dyskwalifikacja przypadków obarczonych bardzo dużym ryzykiem niepowodzenia i złym rokowaniem, np. podniebienne fenestracje wierzchołkowe

II Rama endodontyczna
Cel
- Stworzenie najbardziej optymalnych warunków do prowadzenia leczenia endodontycznego.
Opis problemu
Pod pojęciem „ramy endodontycznej” rozumie się zabiegi, które mają za zadanie stworzenie najbardziej optymalnych warunków do prowadzenia leczenia endodontycznego poprzez czterościenne zamknięcie komory zęba. Jednym z powszechnych podstawowych błędów w terapii endodontycznej jest prowadzenie leczenia w nieprzygotowanym polu zabiegowym. Skutkuje to zazwyczaj akumulacją powikłań i problemów, które w efekcie bardzo często doprowadzają do niepowodzenia leczenia.
Lekarz endodonta prowadzi swoją działalność na bardzo ograniczonym polu zabiegowym, a obszarem jego zainteresowania są struktury, których wielkość pierwotnie często mierzy się w dziesiątych, a nawet setnych milimetra. Żeby skutecznie operować i zarządzać przestrzenią endodontyczną, powinna ona być doskonale widoczna i odpowiednio wcześniej przygotowana. To jeden z sekretów mistrzów endodoncji.
Podstawowym celem terapii endodontycznej jest dezynfekcja systemu kanałowego. Początkiem łańcucha czynności, których skutkiem ma być maksymalna eradykacja infekcji wewnątrzzębowej, jest izolacja pola zabiegowego. Rama endodontyczna zapewnia najlepsze warunki do prawidłowej izolacji i jest to jedno z najważniejszych jej zadań.
Korzyści ze stosowania ramy endodontycznej jest znacznie więcej (zdj. 7):
- doskonała izolacja pola zabiegowego – patrz wyżej oraz punkt III. Izolacja endodontyczna,
- doskonała widoczność pola zabiegowego – większa precyzja zabiegu (patrz wyżej),
- bezpieczeństwo stosowania NaOCl – większe stężenia NaOCl (np. 5,25%) zapewniają lepsze oczyszczenie systemu kanałowego poprzez lepsze właściwości proteolityczne, dlatego ich stosowanie jest wysoce rekomendowane. Jednak stosowanie większych stężeń niesie ze sobą konieczność szczelnej izolacji, która zabezpieczy przed przenikaniem płynu płuczącego do jamy ustnej. Rama endodontyczna, dzięki której wszystkie ubytki klasy II według Blacka są odbudowane, daję tę pewność, ponieważ asystentka zbiera za pomocą ssaka nadmiary NaOCl bezpośrednio z krawędzi komory,
- utrzymywanie płynów dezynfekcyjnych w komorze – każdy pilnik wprowadzany do systemu kanałowego przechodzi przez płyn dezynfekcyjny, umożliwiając pasaż środka dezynfekcyjnego w głąb kanałów na każdym etapie leczenia, ponadto poprzez utrzymywanie płynów w komorze ogólny sumaryczny czas aktywności płynów płuczących jest znacząco wyższy,
- elektroendometria – elektroniczne lokalizatory wierzchołkowe są urządzeniami elektrycznymi. Dla zapewnienia dokładności pomiarów lekarz musi zadbać o brak kontaktu płynów płuczących komory z przyzębiem. Rama endodontyczna spełnia ten postulat w najlepszym stopniu (patrz punkt V. Stały pomiar długości),
- wkład z włókien szklanych – odbudowa ramy endodontycznej przed rozpoczęciem leczenia endodontycznego pozwala na bardzo sprawne i szybkie adhezyjne umocowanie wkładów koronowo-korzeniowych wzmacnianych włóknami szklanymi (patrz punkt X. Bariera endo-koronowa),
- odroczenie – w przypadku konieczności odroczenia leczenia i aplikacji wkładki leczniczej rama endodontyczna zapewnia uzyskanie najlepszej szczelności opatrunku tymczasowego.
Technika
Odbudowa utraconych tkanek za pomocą materiału kompozytowego typu flow lub pasta albo cementu szklano-
-jonomerowego. Rekonstrukcję w zależności od użytych technik można wykonać jako ostateczną lub tymczasową. Rekomendacją autora jest wykonanie ostatecznej odbudowy techniką wyniesienia naddziąsłowego (ang. deep margin elevation – DME) materiałem typu flow.
Zysk
- Minimalizacja ryzyka powikłań i błędów proceduralnych śródzabiegowych, kontaminacji pola zabiegowego i błędnego pomiaru długości kanału korzeniowego.
- Ocena możliwości rekonstrukcji zęba przed podjęciem leczenia endodontycznego.

III Izolacja endodontyczna
Cel
- Zapewnienie prawidłowych warunków do przeprowadzenia leczenia endodontycznego.
Opis problemu
Sukces w endodoncji to skuteczna kontrola infekcji. Założenie koferdamu jest standardem postępowania w endodoncji, a jego brak podczas leczenia w świetle obowiązujących przepisów błędem w sztuce. Żadne leczenie endodontyczne nie powinno odbywać się bez koferdamu.
Pomimo ogromnej ilości dokumentacji potwierdzającej skuteczność stosowania koferdamu, pomimo ogromnej liczby przykładów i doświadczeń wielu lekarzy na całym świecie, pomimo stosowania koferdamu jako standardu w endodoncji od kilkudziesięciu lat, z niewiadomych przyczyn wielu lekarzy wciąż obawia się stosowania tego prostego urządzenia.
Poniżej przedstawiona jest najprostsza i najszybsza technika zakładania koferdamu. Z wielu dyskusji można wnioskować, że jednym z problemów zniechęcających lekarzy do rutynowego stosowania koferdamu może być proces doboru klamry. Zadaniem klamry jest stabilne utrzymanie gumy podczas całego zabiegu. Dobrze dobrana klamra powinna (zdj. 8):
- mieć podparcie tylko i wyłącznie w 4 punktach poniżej równika korony zęba,
- mieć największy możliwy rozstaw szczęk,
- na żadnym obszarze szczęki klamry nie powinny stykać się płaszczyznowo z powierzchnią zęba.
Katalogowe przeznaczenie klamry nie ma znaczenia i częstą praktyką kliniczną jest np. umieszczanie klamry nominalnie przeznaczonej dla zęba przedtrzonowego na drugi ząb trzonowy szczęki.
Technika
Do leczenia endodontycznego izoluje się tylko ząb, który poddawany jest zabiegom. Najprostszą rekomendowaną techniką założenia koferdamu jest technika „najpierw guma”. Po wykonaniu ramy endodontycznej założenie koferdamu polega zgodnie z tą techniką na:
- przygotowaniu zestawu guma + ramka; nadmiar gumy zwisa poza dolne ramię ramki,
- umieszczeniu kompletu guma + ramka na ustach pacjenta i zaznaczeniu poprzez gumę palcem wskazującym leczonego zęba; jest to miejsce, w którym należy wykonać perforację,
- wyborze klamry według zasad podanych powyżej,
- założeniu klamry na kleszcze i zablokowaniu kleszczy,
- umieszczeniu gumy na leczonym zębie – asystentka trzyma brzeg gumy z jednej strony zęba, podczas gdy lekarz z drugiej,
- umieszczeniu klamry przez lekarza w okolicy dziąsłowej leczonego zęba poniżej wypukłości koronowej.
Zysk
- Bezpieczeństwo stosowania NaOCl.
- Minimalizacja ryzyka powikłań i błędów proceduralnych śródzabiegowych.
- Minimalizacja ryzyka kontaminacji pola zabiegowego.
- Możliwość stosowania bardzo dużych powiększeń mikroskopu.

IV Niedestrukcyjny rekonesans komory
Cel
- Technika niedestrukcyjnej eksploracji komory ma na celu oczyszczenie dna i zachyłków komory z tkanek miękkich i odkryciu naturalnego ujścia kanałów. W tej technice wykorzystuje się zdolności podchlorynu sodu do rozpuszczania tkanek miękkich.
Opis problemu
Największa utrata sztywności zęba jest skorelowana z utratą tkanek obwodowych w strefie komorowo-szyjkowej, zarówno od strony zewnętrznej, jak i od strony korony zęba. Strefa okolicy ujść kanałów stanowi element trajektorii amortyzacji sił żucia i stanowi kluczową strefę dla skutecznej odbudowy (zdj. 9). Osłabienie struktur zęba leczonego endodontycznie jest związane z:
- próchnicą i/lub wcześniejszymi wypełnieniami,
- złamaniem lub urazem,
- wykonywaniem dostępu endodontycznego,
- instrumentacją systemu kanałowego,
- wysuszeniem tkanek.
Stopień osłabienia jest bezpośrednio powiązany z ilością utraconej zębiny. Pomimo że dostępnych jest wiele nowych materiałów do odbudowy utraconych tkanek zęba, długofalowa prognoza dla tych zębów zależy w pierwszej kolejności od zastosowania solidnych podstaw biomechanicznych preparacji i rekonstrukcji niż od użytych materiałów.
Zbyt agresywne operowanie wiertłami na poziomie dna komory prowadzi do powstania stopni i wyżłobień (ang. gouging) (zdj. 10), które mają dwojakie niekorzystne konsekwencje. Po pierwsze zaburzają widoczność i likwidują tzw. mapę dna komory, czyli impresje miazgi na dnie komory, które stanowią naturalne anatomiczne punkty odniesienia. Dużo łatwiej jest zlokalizować ujścia kanałów, jeżeli naturalna morfologia jest nienaruszona. Po wtóre wyżłobienia w znaczny sposób osłabiają integralność biomechaniczną korony.
Ryzyko powstania powikłań w postaci pęknięć (ang. crack), pionowych złamań korzenia (ang. vertical root fracture – VRF) czy perforacji jest zminimalizowana, jeśli lekarz:
- użyje w pierwszej kolejności niedestrukcyjnej techniki eksploracji komory,
- unika powstania nieanatomicznych wyżłobień,
- poszukuje i poszerza ujścia kanałów za pomocą narzędzi rotacyjnych,
- minimalizuje używanie narzędzi ultradźwiękowych w strefie ujść kanałów,
- używa techniki ekscentrycznego nacisku podczas używania wierteł Gatesa,
- zaniecha używania wierteł do opracowania łoża pod wkład koronowo-korzeniowy,
- zaniecha używania pinów okołomiazgowych.


Technika
Niedestrukcyjna eksploracja komory przebiega zgodnie z poniższym schematem:
- Otwarcie komory za pomocą wiertła kulkowego.
- Zniesienie sklepienia wiertłem szczelinowym z bezpiecznym/nietnącym wierzchołkiem.
- 3–5-minutowa kąpiel podchlorynowa komory (NaOCl 5,25%), zdj. 11.
- Naprzemienne płukanie komory NaOCl (5,25%) oraz H2O2 (3%).
- Zgłębnikowanie dna za pomocą mikrozgłębnika endodontycznego [MicroOpener (Maliefer), MC K-File (VDW)] z wykorzystaniem powiększenia (lupy, mikroskop), zdj. 12.
Zysk
- Poświęcony czas zwraca się wielokrotnie dzięki jednoznacznemu odkryciu wszystkich ujść kanałów, a ich opracowanie może być bardziej precyzyjne i szybsze.
- Minimalizuje się ryzyko pominięcia kanałów korzeniowych i niepotrzebnej utraty tkanek twardych z jej konsekwencjami.