Zabieg odsłonięcia i natychmiastowego odciążenia ortodontycznego zatrzymanego kła
Zatrzymane kły – definicja, częstość występowania i lokalizacja
Zęby, które po całkowitym uformowaniu korzenia nie wyrżnęły się i nadal pozostają w kości, są określane jako zęby zatrzymane. Według Bishary częstość występowania zębów zatrzymanych wynosi 0,9–4,3%.
POLECAMY
Ericson i Kurol podają, że najczęściej zaobserwować można zatrzymane stałe kły górne (1,5–2,2% populacji). Autorzy podkreślają również, że zatrzymane kły górne w 85% są zlokalizowane od strony podniebiennej.
Diagnostyka
Według Paradowskiej-Stolarz i wsp. diagnostyka zęba zatrzymanego powinna obejmować zarówno badanie kliniczne (brak wyrżnięcia się zęba w odpowiednim dla niego czasie), jak i badanie radiologiczne. Autorzy podkreślają, że badaniem przesiewowym w tym przypadku jest zdjęcie pantomograficzne, jednak do pełnej diagnostyki niezbędne jest wykonanie tomografii komputerowej. Dopiero taka projekcja dostarcza pełnej informacji dotyczącej usytuowania zęba zatrzymanego oraz umożliwia zobrazowanie sąsiadujących z nim struktur, a także umożliwia zaplanowanie zabiegu chirurgicznego.
Metody postępowania
Popowski i wsp. nadmieniają o dwóch obecnie stosowanych metodach postępowania:
- metoda wyrzynania z wytworzeniem okienka w błonie śluzowej (gingiwektomia), stosowana głównie w sytuacjach płytkiego poddziąsłowego położenia korony zęba zatrzymanego, w przypadku gdy powierzchnia zęba jest już częściowo widoczna, np. w końcowym etapie leczenia, gdy doszło do odklejenia zamka,
- metoda „zamkniętego wyrzynania” (ang. closed eruption – CE), stosowana w przypadkach głębokiego położenia zęba zatrzymanego.
Gingiwektomia przy użyciu lasera diodowego
Jedną z pierwszych, a zarazem najprostszych, metod wprowadzania kła do łuku zębowego jest gingiwektomia, tj. wycięcie błony śluzowej pokrywającej wargowo umiejscowiony ząb wraz z odsłonięciem od połowy do 3/4 powierzchni korony zęba. Cięcie prowadzone jest w kształcie łuku tak, aby pozostawić minimum 3–5 mm dziąsła otaczającego przyszyjkową część korony zęba zatrzymanego. Następnie na powierzchnię szkliwa zakłada się na mniej więcej tydzień opatrunek leczniczy zapobiegający przerostowi dziąsła. Po wygojeniu dziąsła, co zajmuje 2–3 tygodnie, do zęba doklejany jest zaczep ortodontyczny. Bardziej radykalną metodą jest odsłonięcie zęba zatrzymanego i wytworzenie tzw. okienka – w sytuacji tej poza błoną śluzową usuwana jest również kość otaczająca zawiązek zębowy.
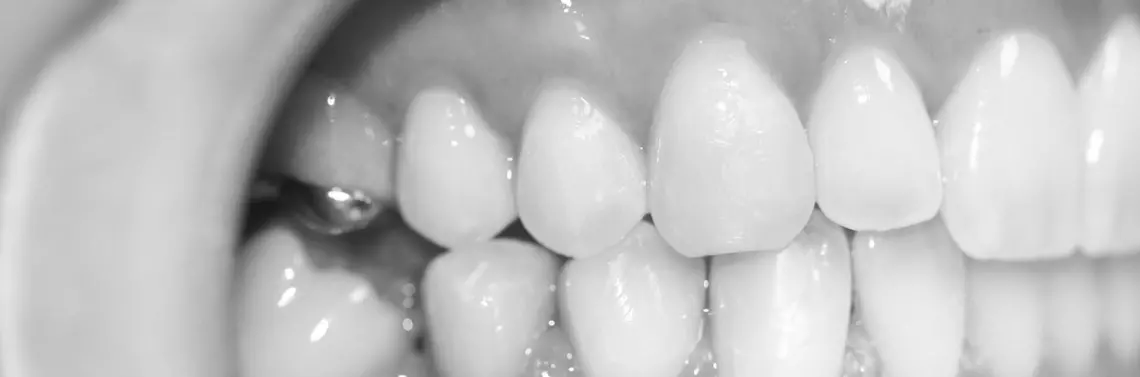
Opis przypadku – przebieg procedury (zdj. 1–6)
Przed przystąpieniem do zabiegu odsłonięcia korony zęba 13. wykonano znieczulenie nasiękowe operowanej okolicy (Mepidont 3% 0,5 ml).
Ustawienia pracy lasera były następujące: moc – 5 W, tryb pracy – impulsowy, odstęp między impulsami – 200 μs, czas trwania impulsu – 50 μs, moc średnia – 1 W. W trakcie zabiegu wykorzystano światłowód o średnicy 400 nm. Odsłonięto ok. 1/2 powierzchni korony zęba 13.
W kolejnym etapie usunięto ząb mleczny – 53. W celu utrzymania suchości pola operacyjnego ranę zabezpieczono materiałem hemostatycznym (Spongostan). Cała procedura trwała około 10 min. Dzięki otrzymaniu homeostazy przy użyciu lasera możliwe było natychmiastowe obciążenie zęba 13. łańcuszkiem ortodontycznym podłączonym do głównego łuku aparatu stałego.
Pacjent opisał sam zabieg oraz okres pozabiegowy jako całkowicie bezbolesny. Wizyta kontrolna po 24 godzinach od zabiegu wykazała prawidłowe gojenie rany.
Laser diodowy w redukcji bólu po założeniu aparatu ortodontycznego
Ból w leczeniu ortodontycznym
Leczenie wad zgryzu, zwłaszcza w początkowym okresie, skutkuje odczuwaniem przez poddawanych terapii pacjentów bólu o różnym nasileniu. Mechanizm występowania bólu w czasie leczenia ortodontycznego wiąże się z obecnością sił kompresyjnych przekazywanych na zęby, co następnie prowadzi do niedokrwienia, zapalenia i obrzęku w obrębie przyzębia.
Ból po aktywacji aparatu stałego – aspekt naukowy
Wiele badań wskazuje na występowanie bólu po założeniu stałego aparatu ortodontycznego, który najsilniejszy jest w pierwszej dobie i ulega redukcji do poziomu minimalnego w ciągu kolejnych 7 dni.
He i wsp. wskazują wpływ LLLT na redukcję bólu po założeniu elastycznych separatorów na poziomie 24% w porównaniu z grupą kontrolną i placebo. Badacze ci twierdzą, że rezultaty kliniczne zastosowania LLLT są ściśle związane z wykorzystaniem właściwej fluencji, częstotliwości pracy lasera i właściwej długości fali.
Farias i wsp. w badaniu typu split-mouth study uzyskali redukcję odczuwania bólu po założeniu separatorów w grupie pacjentów naświetlanych za pomocą lasera diodowego (810 nm, 100 mW, 2 J/cm2, t = 15 s). Naświetlano brodawkę międzyzębową i okolice wierzchołka korzenia.
Biostymulacja laserem diodowym – prawo Arndta-Schultza (zdj. 7)
Aby biostymulacja była efektywna, należy pamiętać o stosowaniu prawa Arndta-Schultza. Prawo to stanowi, że gęstość energii z zakresu 0,01–10 J/cm2 pobudza, a powyżej 12 J/cm2 hamuje gojenie tkanek. Zasada ta jest kluczowa, jeżeli chce się osiągnąć pozytywny efekt kliniczny u pacjentów.
Opis przypadku – przebieg procedury (zdj. 8–14)
Pacjent zgłosił się do gabinetu ortodontycznego celem leczenia wady zgryzu. Po założeniu aparatu stałego wykonano zabieg zmniejszenia dolegliwości bólowych zgodnie z zaleceniami Farias i wsp. Końcówkę biostymulacyjną lasera diodowego o średnicy 8 mm przyłożono z lekkim uciskiem do dziąsła i wykonano naświetlanie brodawek międzyzębowych i okolic wierzchołków korzeni zębów żuchwy.
Zalecane ustawienia lasera:
- długość fali: 635 nm lub 808 nm,
- moc: 200 mW,
- tryb pracy: ciągła,
- czas naświetlania: 5 s,
- fluencja: 2 J/cm2,
- średnica końcówki: 8 mm.
Korekta przerostu dziąseł na skutek leczenia aparatem stałym z wykorzystaniem lasera diodowego
Opis przypadku – przebieg procedury (zdj. 15–18)
Pacjent, lat 16, zgłosił się z hipertrofią dziąsła w okolicy lewego bocznego siekacza powstałą wskutek leczenia stałym aparatem ortodontycznym. Zdecydowano o wykonaniu zabiegu gingiwektomii za pomocą lasera diodowego firmy Exomed w znieczuleniu nasiękowym (Mepidont, 0,5 ml). Parametry ustawień urządzenia były następujące: moc – 1,5 W, długość fali – 980 nm, tryb pracy: ciągły, średnica włókna: 400 µm. Przed wykonaniem zabiegu końcówkę światłowodu aktywowano (nadpalono) za pomocą jej 2- lub 3-krotnego przyłożenia do kalki zgryzowej podczas pracy lasera diodowego. Końcówka światłowodu przy stosowaniu lasera z mocą zbliżoną do 1,2 W może być skierowania prostopadle do kości, natomiast przy podwyższaniu mocy urządzenia laserowego zaleca się usuwać tkankę miękką poprzez ustawienie końcówki światłowodu równolegle do osi zęba. Ranę po działaniu lasera przemyto solą fizjologiczną i pokryto preparatem Solcoseryl.
Zalecane ustawienia lasera:
- długość fali: 980 nm,
- moc: 1,2–2 W,
- tryb pracy: ciągła,
- średnica włókna: 320–400 µm.
Po przeprowadzeniu chirurgicznego etapu zabiegu wykonano biostymulację rany pooperacyjnej za pomocą końcówki transmitującej światło o długości fali 635 nm.
Obszar biostymulacji podzielono na kilka części odpowiadających wielkości pola operacyjnego, następnie naświetlano światłem lasera o gęstości energii w zakresie 3–10 J/cm2. Biostymulację przeprowadzono zgodnie z prawem Arndta-Schultza.
Metody debondingu zamków ortodontycznych przy użyciu lasera
Opis przypadku – przebieg procedury
Pacjent, lat 20, zgłosił się celem leczenia wady zgryzu z pomocą stałego aparatu ortodontycznego. Zdecydowano o wykorzystaniu w leczeniu ceramicznych zamków ortodontycznych. W trakcie zakładania aparatu doszło do przyklejenia zamka ceramicznego w nieprawidłowej pozycji na lewym bocznym siekaczu w szczęce. Wysoka siła adhezji pomiędzy ceramicznym zamkiem ortodontycznym a zębem związana jest z dużym ryzykiem uszkodzenia zamka podczas jego debondingu. Siłę adhezji zamka ze szkliwem (ang. shear bond strength – SBS) można obniżyć poprzez naświetlanie zamka za pomocą lasera diodowego, co skutkuje rozpuszczeniem kleju i zmniejszeniem współczynnika SBS. Debonding zamka ceramicznego wykonano metodą według Oztoprak i wsp. Zabieg polega na naświetlaniu zamka w odległości 2 mm z wykonywaniem ruchu w kształcie litery S od jego szczytu do podstawy przez 6 s z mocą 3 W.
Zalecane ustawienia lasera:
- długość fali: 980 nm,
- moc: 3 W,
- tryb pracy: ciągła,
- średnica włókna: 400 µm,
- czas naświetlania 6 s.
Po wykonaniu naświetlania próbowano delikatnie oderwać zamek za pomocą kleszczy do debondingu. Zabieg powtarzano kilkukrotnie do momentu oderwania zamka z niewielką siłą.