Nieuchwytne zazwyczaj objawy raka jamy ustnej, a także bagatelizowanie pierwszych symptomów oraz stanów przednowotworowych sprawiają, że leczenie zmiany rozpoczyna się często, gdy są one bardzo rozległe. Terapia, najczęściej oparta na zabiegu operacyjnym łączonym też z radio- lub chemioterapią, bywa bardzo brutalna dla pacjenta. Dochodzi bowiem do ingerencji w narządy twarzoczaszki, które są bardzo ważne z punktu widzenia fizjologicznego i emocjonalnego. Twarz to przecież niepowtarzalna, indywidualna wizytówka każdego człowieka. Odpowiedzialna jest za mimikę, czyli niewerbalną komunikację, wyrażanie emocji. Dlatego często wycięcie guza powoduje poważne okaleczenie pacjenta, także z punktu widzenia psychicznego. Obecne w okolicy operowanej zęby, mięśnie, nerwy, naczynia krwionośne, ślinianki i struktury kostne – składając się na tzw. układ stomatognatyczny, odpowiadają za żucie, wstępne trawienie, połykanie i mówienie. Stąd zaburzenie po operacji szeregu ważnych życiowo funkcji. Dodatkowo usunięcie guza, jeśli jest on bardzo zaawansowany, wiąże się z wymogiem zachowania tzw. marginesu onkologicznego, a zatem wycięciem także tkanek sąsiednich. Bywa więc, że operacja sięga szyi, z wycięciem okolicznych węzłów chłonnych dla zminimalizowania ryzyka przerzutów. Dlatego też w przypadku pacjenta onkologicznego z nowotworem jamy ustnej lekarz ma do czynienia nie tylko z lękiem przed nawrotem choroby czy przerzutami, ale także z obawą dotyczącą wyglądu, którego pacjent zazwyczaj nie potrafi zaakceptować po operacji. Problemem jest również wiążące się z okaleczeniem fizycznym ograniczenie kontaktów z otoczeniem (np. problemy z mówieniem spowodowane częściową amputacją języka).
POLECAMY
Dlatego tak ważna jest profilaktyka i wczesna diagnoza złośliwych form nowotworowych w obrębie jamy ustnej. Niestety, ta wciąż pozostawia wiele do życzenia. Znajomość wszystkich czynników ryzyka i zwrócenie uwagi na zmiany błony śluzowej jamy ustnej o charakterze przednowotworowym powinny stać się codziennym elementem pracy stomatologa. Pozwoli to zachować skuteczną czujność onkologiczną, zwłaszcza że częstotliwość wizyt pacjentów w gabinetach stomatologicznych – z powodów profilaktycznych, leczniczych czy tylko bólowych – na to pozwala.
Rakotwórcze czynniki ryzyka
Rakotwórcze czynniki wewnątrzpochodne:
- wrażliwość osobnicza, czyli genetyczna (np. nieprawidłowość genu p53, określanego jako gen supresorowy nowotworów),
- niektóre choroby ogólne (zaburzenia hormonalne, choroby przemiany materii, przewodu pokarmowego, układu nerwowego, choroby krwi).
Rakotwórcze czynniki zewnątrzpochodne:
- tytoń (w każdej postaci) oraz produkty jego spalania (palenie papierosów, fajki, cygar, sziszy, żucie tytoniu),
- alkohol (wiele wskazuje, że również ten zawarty w płynach do płukania jamy ustnej),
- urazy, szczególnie przewlekłe (drażniące, ostre brzegi zębów z nieleczonymi ubytkami, nieusunięte korzenie zębów, wadliwie założone wypełnienia, nieprawidłowe uzupełnienia protetyczne),
- wirusy, np. wirus brodawczaka ludzkiego (ang. human papilloma virus – HPV),
- odżywianie (szczególnie niedobory witamin z grupy B i A oraz żelaza, doprowadzające do zmian zanikowych błony śluzowej),
- napromienianie (szczególnie promienie słoneczne w związku z rakiem wargi dolnej, ale także promienie ultrafioletowe i promieniowanie jonizujące, a także rentgenowskie, chociaż to ostatnie w najmniejszym stopniu).
Nierzadko stomatolog ma do czynienia z sytuacją, kiedy czynniki ryzyka sumują się (np. palenie tytoniu i alkohol lub zaniedbania higieny jamy ustnej i niedożywienie), co stwarza większe ryzyko zagrożenia nowotworowego.
Związek palenia papierosów ze zmianami nowotworowymi w jamie ustnej jest absolutnie bezdyskusyjny (ryzyko kancerogenezy dotyczy także biernych palaczy). Natomiast połączone działanie alkoholu i papierosów daje już wręcz zabójczą kombinację o charakterze rakotwórczym w stosunku do błony śluzowej jamy ustnej. Nie jest odkryciem, że nałogi te nie występują oddzielnie i nałóg palenia papierosów bardzo często nakłada się na nadużywanie alkoholu (ryzyko wynikające z picia wina jest tutaj najmniejsze). Palenie papierosów oraz alkohol traktowane są jako przyczyna ok. 80% przypadków raka jamy ustnej, a dotyczą one w przeważającym stopniu mężczyzn po 50. roku życia.
Wirus HPV – nowy, poważny czynnik ryzyka
W ostatnich latach zwrócono uwagę na fakt coraz częściej obserwowanych przypadków raka jamy ustnej u coraz młodszych osób, bez obecności uchwytnych czynników ryzyka (np. w postaci tytoniu czy alkoholu). Okazało się, że są to pacjenci zainfekowani wirusem HPV, tym samym, który odpowiedzialny jest za raka szyjki macicy. Badania ujawniły, że przyczynowy wirus ma swoje siedzisko nie tylko w narządach płciowych (głównie w pochwie), odbycie, ale również obecny jest w jamie ustnej (w migdałkach podniebiennych i językowych). U szeregu zainfekowanych osób może stać się przyczyną rozwoju raka w obrębie jamy ustnej. Stąd coraz częściej mówi się o raku jamy ustnej także jako o chorobie „przenoszonej” drogą płciową.
Ryzyko zachorowania na raka jamy ustnej na skutek infekcji HPV zwiększają:
- przedwczesne rozpoczęcie kontaktów seksualnych,
- mnogość partnerów seksualnych,
- obecna u partnera zdiagnozowana infekcja HPV,
- partner, który leczony był na raka pochodzącego z infekcji HPV,
- seks oralny,
- open mouth kissing (do dowolnego, indywidualnego tłumaczenia),
- obecność w rodzinie osoby zainfekowanej wirusem HPV.
Specjaliści podkreślają, że wystarczy tylko jeden kontakt seksualny z zakażoną osobą, a konsekwencje często są dożywotnie.
Rak związany z infekcją HPV:
- to rak, który dotyczy osób bez obecności innych, ważnych czynników ryzyka (papierosów, alkoholu),
- to rak, który pojawia się u osób młodszych o 3–5 lat niż statystycznie rzecz biorąc rak jamy ustnej,
- ma mniejsze ryzyko przerzutów,
- obserwuje się u niego łagodniejszą prognozę, ponieważ jest bardziej podatny na leczenie radio- i chemioterapią.
Niestety, przewiduje się, że w 2020 r. więcej będzie przypadków raka jamy ustnej na skutek infekcji HPV niż przypadków raka szyjki macicy z tego samego powodu.
Uwaga na raki epidermoidalne!
Rak z reguły nie powstaje nagle. Niekiedy upływa szereg lat od pojawienia się tzw. stanu przednowotworowego do jego metaplazji nowotworowej. Niestety, w jamie ustnej pojawiają się tzw. raki o charakterze epidermoidalnym, które powstają de novo na zdrowej błonie śluzowej jamy ustnej, bez wcześniejszej obecności stanu przedrakowego.
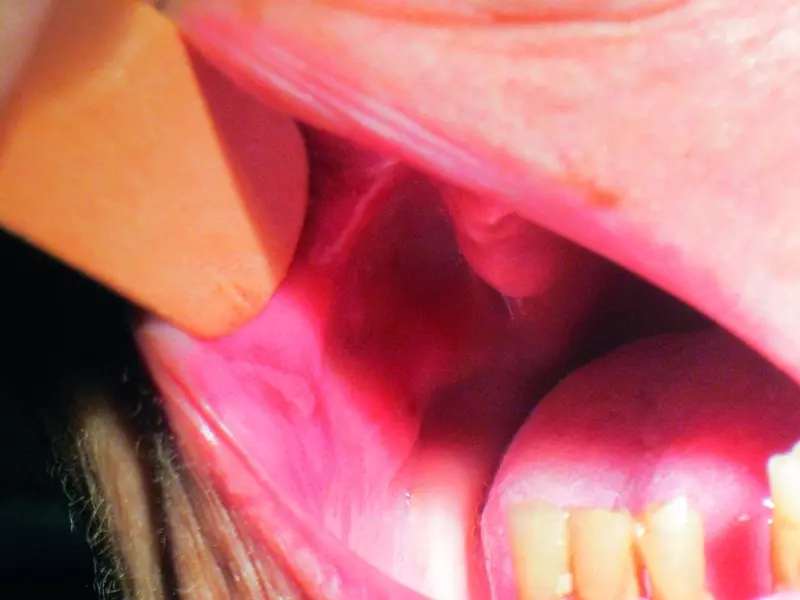
Najczęściej mają one formę owrzodzeń otoczonych wywiniętym wałem śluzówki. Proliferują one w głąb tkanki, ku tkance łącznej, a następnie struktur kostnych. Zmiana początkowo niewielka, niebudząca pozornie podejrzeń, niebolesna, z czasem podstępnie rozrasta się, przybiera formę z dolegliwościami bólowymi, zaawansowaną. Dno owrzodzenia wypełnione jest masą nekrotyczną. Bywa ona przyczyną nieświeżego oddechu. Całość łatwo ulega rozkrwawieniu. Zmiany na krawędziach, spodniej stronie, w pobliżu dna jamy ustnej języka mogą hamować jego mobilność. Jeśli są natomiast obecne na śluzówce policzków lub podniebienia, bywają przyczyną szczękościsku. Gdy zmiany dotyczą wyrostka zębodołowego, powodują ruchomość zębów. Raki o takich cechach klinicznych powinny być różnicowane z owrzodzeniami urazowymi. Te ostatnie jednak po ok. 2 tygodniach terapii i usunięciu czynnika przyczynowego ulegają zagojeniu.
Najczęstsze typowe stany przedrakowe
Obecność stanu przedrakowego nie jest gwarancją rozwoju złośliwej sprawy nowotworowej. Obowiązkiem jednak jest jego leczenie i baczna obserwacja, ale przede wszystkim wyeliminowanie czynników ryzyka, które spowodowały jej powstanie i które mogą przyspieszyć jej metaplazję nowotworową. Możliwość zezłośliwienia zaliczanych do tej grupy chorób wynosi 10–20%.
Do najczęściej spotykanych należą:
- leukoplakia,
- niektóre choroby warg,
- przewlekłe owrzodzenia.
Leukoplakia
Okolice szczególnie narażone na rozwój zmian o charakterze leukoplakii to błona śluzowa wewnętrznej powierzchni policzków, bliżej kącików warg i na poziomie linii zgryzowej, dolna i boczna powierzchnia języka, podniebienie. Kluczową przyczyną powstania leukoplakii jest palenie papierosów, które wywołuje zaburzenia w rogowaceniu wierzchnich warstw nabłonka. Manifestuje się to zmleczeniem lub pojawieniem białych plam na śluzówce, których nie da się usunąć nakładaczem. W stanach zaawansowanych mają one czerwoną obwódkę rumieniową, która sygnalizuje szybki rozwój wykwitów. Zmiany bywają również delikatnie pobruzdowane. Obraz leukoplakii podniebienia twardego u palaczy jest bardzo charakterystyczny. Na jednolicie biało zabarwionym podniebieniu widoczne są drobne czerwone kropki wielkości główki od szpilki (to ujścia drobnych gruczołów ślinowych w stanie zapalnym). Zmiany rogowacenia pojawiają się także na bezzębnym wyrostku zębodołowym szczęk u osób nienoszących protez (delikatna tkanka dziąsła drażniona bywa twardymi pokarmami). Związek z powstaniem leukoplakii ma także niedobór witamin – szczególnie A, ale także E, B i C.
Choroby warg
Niebezpieczeństwo stwarzają przewlekłe zapalenia warg o charakterze rogowaciejącym, nadżerkowym, w postaci nadmiernego złuszczania i wysuszenia.
Pojawienie się raka może być konsekwencją zapalenia ujść gruczołów ślinowych na granicy czerwieni wargowej i błony śluzowej, szczególnie wargi dolnej. Nadmierne nasłonecznienie i obrzęk wargi dolnej, jej wysuszenie, złuszczanie nabłonka, z powstawaniem długo niegojących się pęknięć i owrzodzeń również powinno wzbudzić niepokój – podobnie jak rogowacenie starcze. Powszechnie dostępne ochronne kredki do warg z filtrami UV, nawet całkowicie odcinającymi kontakt ze szkodliwym promieniowaniem, są aktualnie najprostszą formą profilaktyki, którą można uzupełniać antyoksydantami, w tym witaminami A i E.
Przewlekłe owrzodzenia
Najczęstszą przyczyną przewlekłych owrzodzeń są źle dopasowane lub już niespełniające swoich funkcji akrylanowe protezy ruchome. Powstaniu ich sprzyjają także zaburzenia w odżywianiu błony śluzowej jamy ustnej: niewydolność krążenia, niedokrwistość, niedobory witamin, cukrzyca.
Leczenie stomatopatii protetycznej w postaci owrzodzenia nie powinno być dłuższe niż 2 tygodnie. Już samo usunięcie czynnika drażniącego (nawet drobna korekta protezy, odstawienie użytkowania starej, już niefunkcjonalnej) przynosi ulgę i powoduje gojenie się rany. Dodatkowo należy wprowadzić stosowanie miejscowych leków przeciwzapalnych, dezynfekujących, ściągających (w formie żeli, płukanek).
Obecność uzupełnień protetycznych, ruchomych – szczególnie u osób starszych – stwarza ryzyko rozwoju zmiany
nowotworowej. Z jednej strony związane jest to z nieprzestrzeganiem wizyt kontrolnych – często świadomość braku zębów (obecność bezzębia) jest równoznaczna z brakiem potrzeby u pacjenta wizyt u stomatologa, rzadką wymianą uzupełnień protetycznych (użytkowanie tej samej, ruchomej protezy nawet 20 lat i dłużej), bagatelizowanie stomatopatii protetycznych (przewlekła obecność stanów zapalnych i odleżyn z owrzodzeniami włącznie), a z drugiej wiąże się z faktem, że osoby starsze mają mniej sprawnie działający miejscowy układ odpornościowy (np. zaburzenia w wydzielaniu śliny), towarzyszące schorzenia ogólnoustrojowe, nieprawidłowo się odżywiają, często również są nałogowymi palaczami lub nadużywają alkoholu. To wszystko – niestety – sprzyja długo niezauważonej przemianie owrzodzenia odleżynowego w zmianę rakową.
Chorzy we wczesnym okresie rozwoju raka mogą odczuwać suchość w jamie ustnej i palenie błony śluzowej. Istniejące uzupełnienia protetyczne zazwyczaj wywierają ucisk. Właściwy ból pojawia się, gdy owrzodzenie, będące wyjściem nowotworu, ulega wtórnemu nadkażeniu. Brzegi owrzodzenia wywijają się na zewnątrz, na obwodzie guza wyczuwa się twarde nacieczenie. Powiększenie węzłów chłonnych, przede wszystkim podżuchwowych, zależy od zaawansowania choroby.
Przewlekłe nadżerki i owrzodzenia mogą powstać w jamie ustnej także na języku lub wardze, na tle przewlekłego urazu, drażnienia ostrymi krawędziami zębów, korzeni, nawisających wypełnień, działania prądów elektrogalwanicznych.
Owrzodzenie nowotworowe ma brzegi twarde lub wywinięte na zewnątrz, jego podłoże jest nacieczone, postać jest kalafiorowata lub wyraźnie drążąca w głąb. Na wardze zmiana pokryta jest strupem lub łuską. Wokół owrzodzenia obecna jest obwódka zapalna. Zazwyczaj jest ono niebolesne. Powiększenie węzłów chłonnych zależy od zaawansowania choroby.
Podejrzane wykwity w jamie ustnej to mięsisto wyglądające uwypuklenia, brodawkowate i kalafiorowate, drobne pęknięcia błony śluzowej, łuskowate zmiany i stwardnienia. Mają skłonność do krwawienia, unieruchomienia okolicznej błony śluzowej (zrośnięcie z tkanką podśluzową), zaburzenia ruchomości języka, zniekształcenia wyrostka zębodołowego, zmiany ustawienia zębów, – ich nagła zwiększona ruchomość powinna wzbudzić niepokój.
Kancerofobia
Są pacjenci, którzy całymi miesiącami bagatelizują poważną zmianę w jamie ustnej, są i tacy, którzy wpadają w nieuzasadnioną panikę. Doszukują się zmian nowotworowych w anatomicznych strukturach jamy ustnej, których wcześniej nie zauważali. Kancerofobia, czyli paniczny lęk przed zachorowaniem na raka, powoduje, że pacjenci ci, mając łatwy dostęp do jamy ustnej, kilkukrotnie w ciągu dnia korzystają z domowych lusterek, badają każdy centymetr kwadratowy jamy ustnej i wszystkie jej zakamarki, doszukując się patologii w miejscu, w którym jej nie ma. Nierzadko do kancerofobii dołącza się stomatodynia. Jej symptomy w postaci szczypania, pieczenia języka, błony śluzowej warg czy podniebienia przy braku jakichkolwiek zmian chorobowych stanowią prawdziwe wyzwanie dla psychologicznych umiejętności stomatologa.
Konkluzja
Nic nie zastąpi profilaktyki przeciwnowotworowej. To ważne zadanie spoczywa na stomatologu, który dwa razy w roku powinien mieć możliwość profilaktycznego zbadania całej błony śluzowej jamy ustnej swoich pacjentów. Nie może on jednak pozostać w tym odosobniony, a tylko winien wspierać samego pacjenta. Ten ostatni powinien koncentrować się na porzuceniu lub ograniczeniu spożycia alkoholu i palenia papierosów, stosować odpowiednią dietę, spożywać świeże owoce, wzbogacać dietę witaminami z grupy A, C, E oraz innymi antyoksydantami. Prowadzić to będzie do znacznego obniżenia ryzyka zachorowalności na raka, wywierając skuteczne działanie ochronne.

od strony podniebienia

od strony języka

po stronie lewej

języka i kącików warg u nałogowej
palaczki w wieku 45 lat (do 20 sztuk
papierosów dziennie)
Przypadek 1.
Pacjentka, lat 57 (niepaląca papierosów), skierowana na konsultację przez stomatologa po kilkumiesięcznej terapii w kierunku choroby przyzębia. Zlecane przez niego miejscowo środki przeciwzapalne i dwukrotna antybiotykoterapia nie przynosiły efektu. Zmiana w okolicy zębów 16, 17 podniebiennie nie dawała dolegliwości bólowych. W obrazie rentgenograficznym (RTG) dystalnie od zęba 17 widoczny brak blaszki zbitej okolicy guza szczęki, brzeg kości postrzępiony. W związku z charakterystycznymi cechami owrzodzenia nowotworowego (wałowate zgrubienie brzegu, kalafiorowata część środkowa, łatwo ulegająca krwawieniu, węzły chłonne podżuchwowe strony prawej powiększone) u pacjentki został natychmiast pobrany wycinek. Po otrzymaniu wyniku (rak płaskonabłonkowy) skierowano ją do kliniki onkologicznej.