Co można zrobić, by poprawić efektywność nauki higieny? Czy faktycznie teoria dotycząca jej realizacji jest właściwa, by była skuteczna w praktyce? Czy sami stomatolodzy wystarczająco starannie ją zrealizują? Czy nauczania jej nie bagatelizuje się, bo wydaje się zbyt trywialne pośród innych czynności leczniczych, i czy przekazuje się w całości wiedzę o higienizacji wspierającym lekarzy higienistkom i asystentkom? A może jeszcze problem tkwi poza bezpośrednią relacją pacjenta ze stomatologiem w gabinecie?
POLECAMY
Poniżej kilka przykładów, a wraz z nimi rozważania na temat przewidywalności i efektywności nauki higieny.
Przypadek 1.
Do specjalisty periodontologa została skierowana ogólnie zdrowa, 10-letnia pacjentka z powodu przewlekłego zapalenia dziąseł i obecności obfitych złogów nazębnych, które nawracały mimo przeprowadzonego instruktażu higieny i wykonywanych co 3 miesiące zabiegów profesjonalnego usuwania złogów w kierującym gabinecie.
Mama pacjentki poinformowała, że córka samodzielnie szczotkuje zęby dwukrotnie w ciągu dnia, ale wieczorem pod jej nadzorem. Używa pasty do zębów z fluorem i manualnej szczoteczki. Dodała, że ostatni zabieg profesjonalnego oczyszczania zębów miał miejsce przed miesiącem. Każdorazowo w gabinecie prowadzącym osobą zajmującą się higienizacją była higienistka stomatologiczna.
Podczas badania pacjentki stwierdzono obecność stałych zębów: wszystkich pierwszych trzonowców (16, 26, 36, 46), wszystkich siekaczy w obu łukach (12, 11, 21, 22, 32, 31, 41, 42). Obecne były mleczne kły (53, 63, 73, 83) oraz zęby 74,
75, które były zdrowe. Ząb 84 miał bardzo zniszczoną koronę próchnicą i założony tymczasowy opatrunek. W ubytku próchniczym zęba 85 obecny był polip, w szczęce natomiast stwierdzono ruszające się resztki koron mlecznych trzonowców (54, 55, 64, 65), pomiędzy znacznego stopnia zapalnie przerośniętymi dziąsłami.
Stan zapalny dziąseł obecny był przy wszystkich zębach. Korony wszystkich obecnych w jamie ustnej zębów pokryte były kamieniem nazębnym (dojęzykowo oraz od strony policzka i wargi). Wolne od kamienia były jedynie powierzchnie żujące zębów, powierzchnia wargowa górnych siekaczy i brzegi sieczne dolnych siekaczy. Wskaźnik API (ang. approximal plaque index) = 100%.
Podczas badania zewnątrzustnego zauważono znacznego stopnia nadnapięcie mięśnia bródkowego oraz mięśnia okrężnego ust utrudniające przeprowadzenie badania. Zęby sieczne stałe górne i dolne wskazywały na niewielkiego stopnia stłoczenie.
Pacjentka wraz z mamą okazały się bardzo współpracującymi osobami. Usunięto złogi nazębne, wypolerowano zęby.
Odstąpiono od usuwania złogów z resztek koron zębów mlecznych i tych, które miały znacznie zniszczoną koronę. Zlecono jak najszybciej je usunąć. Zdecydowano, że mama będzie aktywnie (nie jak dotychczas biernie) uczestniczyć każdorazowo w codziennym szczotkowaniu zębów córki.
W pierwszych tygodniach zlecono używanie szczoteczki z włosiem bardzo miękkim, a następnie przejście docelowo po ustąpieniu stanu zapalnego dziąseł do włókien w szczoteczce o średniej twardości. Zlecono do codziennego użycia (przez kilka tygodni) pastę do zębów z chlorheksydyną i żel z chlorheksydyną (przez dwa tygodnie). Do codziennego użycia w następnym okresie (po ustąpieniu stanu zapalnego dziąseł) zlecono pastę z fluorem i płyn do płukania z fluorem (dla nastolatków). Zasugerowano konsultację u ortodonty.
Pacjentka została przekazana pod opiekę gabinetu kierującego. Nie wymagała bowiem leczenia specjalistycznego.

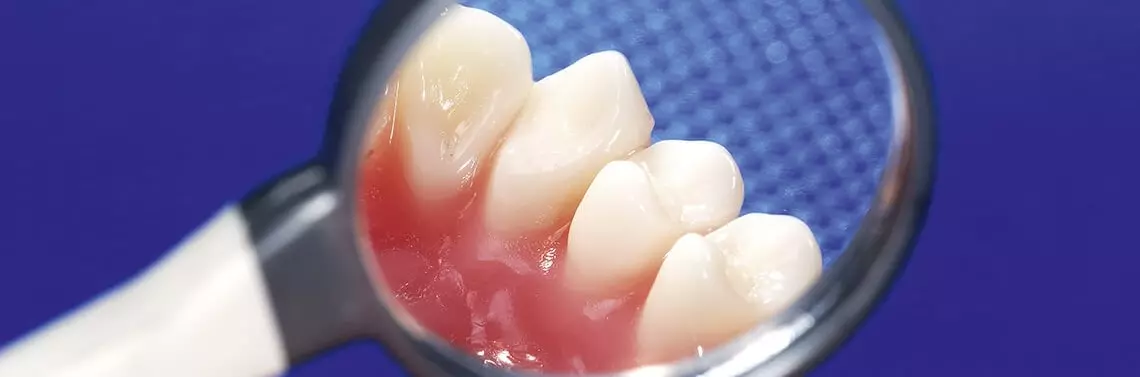
od strony wargowej i dojęzykowej, z uwolnionym jedynie
brzegiem siecznym i towarzyszącym stanem zapalnym dziąseł,
miesiąc po profesjonalnym usuwaniu złogów u 10-letniej pacjentki

Komentarz
Skuteczny i efektywny instruktaż higieny jamy ustnej u przedstawionej nastolatki nie był możliwy bez starannego jej badania i analizy związku pomiędzy stanem jamy ustnej a jakością codziennych zabiegów higienicznych. Ważne było także uzupełnienie nauki higieny równoczesnym, starannym usunięciem złogów i polerowaniem zębów.
Negatywny wpływ na skuteczność zabiegów higienicznych przeprowadzanych przez małoletnią z pewnością miała obecność ruchomych resztek zębów mlecznych, okoliczne przerośnięte, w stanie zapalnym dziąsła i polip miazgi w zębie 85.
Wywoływały one każdorazowo pojawianie się u dziecka bólu podczas szczotkowania, a także krwawienia z tkanek miękkich. Prowokowało to wystąpienie odruchu obronnego napięcia mięśni (bródkowego i okrężnego ust), który uniemożliwiał dotarcie szczoteczką do wszystkich powierzchni zębów. Wytłumaczenie tego zjawiska wraz z informacją o konieczności sanacji jamy ustnej wydaje się kluczowym (strategicznym) elementem w skutecznym przeprowadzeniu całego instruktażu i oczekiwaniu efektywnego, codziennego szczotkowania zębów u przedstawionej pacjentki.
Niezbędnym uzupełnieniem było także staranne usunięcie złogów i polerowanie zębów. Tylko bowiem gładka powierzchnia zęba, bez resztek złogów, sprzyja długoczasowemu, skutecznemu dbaniu o codzienną higienę przez pacjenta. To także wzmacnia jego motywację.
Opisana historia wskazuje, że nie można rozdzielić badania pacjenta z nauką higieny oraz zabiegiem profesjonalnego usunięcia złogów. Czy sama higienistka stomatologiczna miała tutaj szansę bez solidnego wsparcia ze strony stomatologa? Czy szansę miał stomatolog, bez zwrócenia uwagi na detale, które w analizie przyczynowo-skutkowej mogły dopiero poprowadzić do właściwego rozwiązania problemu i uzyskania odpowiedzi na pytanie, dlaczego problem obfitych złogów nawracał z tak dużą intensywnością?
Wydaje się, że w przypadku tej dziewczynki zawiódł cały zespół stomatologiczny. Wielokrotne powtarzanie wizyt w celu jedynie higienizacji, która okazywała się bezskuteczna, raczej zniechęcały pacjentkę do współpracy niż ją motywowały, a instruktaż higieny nie był zindywidualizowany i dopasowany do zastanych miejscowych warunków.
Przypadek 2.
Do specjalisty periodontologa została skierowana przez lekarza rodzinnego pacjentka w wieku 53 lat z powodu stwierdzonego przerostu dziąseł oraz zaniedbań higienicznych. Pacjentka z insulinozależną cukrzycą, po przebytej przed kilku laty operacji usunięcia pęcherzyka żółciowego, z niewydolnością mięśnia sercowego, nadciśnieniem tętniczym, kilka miesięcy wcześniej przebyła zawał mięśnia sercowego. Nie była w stanie przedstawić leków, które zażywa każdego dnia ze wskazań ogólnych.
W badaniu wewnątrzustnym stwierdzono braki zębów: 18, 17, 15, 27, 28, 38, 37, 45, 47, 48. Wypełnienia obecne były w zębach: 16, 14, 25, 27, 36, 35, 34, 46. Uogólniony stan zapalny dziąseł, ich przerosty, obfite złogi nazębne. Stan ten uniemożliwiał zbadanie obecności kieszonek dziąsłowych. Wskaźnik API = 100%.
W wywiadzie pacjentka poinformowała o regularnych wizytach u stomatologów w celu leczenia zębów. Zanegowała przeprowadzenie kiedykolwiek rozmowy na temat higieny lub propozycji usunięcia złogów. Stanem jej jamy ustnej nigdy wcześniej nie był też zainteresowany żaden lekarz, mimo że z powodów schorzeń ogólnych kontakt ze specjalistami był częsty, także podczas pobytów w szpitalu.
Po przeprowadzeniu instruktażu, uzupełnionego informacją o wpływie stanu zdrowia jamy ustnej na zdrowie ogólne (szczególnie powiązaniu z cukrzycą oraz chorobą sercowo-naczyniową), w osłonie antybiotykowej (z powodu wczesnego okresu po zawale mięśnia sercowego oraz obecności cukrzycy insulinozależnej), usunięto pacjentce złogi, zlecono pastę do zębów, płyn i żel z chlorheksydyną oraz miękką szczoteczkę do zębów, uzupełnioną szczoteczką miedzyzębową.
Po tygodniu pacjentka zgłosiła się na kontrolę. Higiena jamy ustnej uległa radykalnej poprawie, podobnie jak stan dziąseł. Niewielkiego stopnia podkrwawienia widoczne w badaniu zgodnie z informacją uzyskaną od pacjentki były skutkiem intensywnego szczotkowania zębów bezpośrednio przed wizytą kontrolną w toalecie gabinetu. Wskaźnik API < 20%.
Pacjentka nie wykonała zleconego zdjęcia rentgenowskiego panoramicznego, ze względu na fakt, że nie jest ono objęte refundacją NFZ.
W badaniu stwierdzono pogłębienie kieszonek dziąsłowych, których głębokość nie przekraczała jednak nigdzie 5 mm. Kontynuacja leczenia nie musiała więc mieć miejsca w poradni specjalistycznej. Ustalono jedynie kontrolę po 3–4 miesiącach. Leczenie pacjentki mógł kontynuować stomatolog niespecjalista.

z licznymi schorzeniami ogólnymi

antybiotykowej i przeprowadzeniu instruktażu higieny
Komentarz
Czy obecność potężnych zaniedbań higienicznych nie raz nie dyskwalifikuje pacjenta w oczach stomatologa? Stereotyp sugerujący, że skoro pacjent nie dba o higienę, to szkoda czasu na jego edukację, ponieważ nie przyniesie to żadnych efektów (skoro nie przyniosło wcześniej), niestety bywa wciąż obecny.
Przedstawiona pacjentka odwiedzała stomatologa, na co wskazują założone wypełnienia oraz brak niewyleczonych ubytków próchniczych. Nigdy jednak nikt nie zajął się jej edukacją i higienizacją. Wniosek taki nasuwał się po reakcji na pierwszą wizytę, podczas której gruntowanie zajęto się instruktażem i znaczeniem prozdrowotnych zachowań. Na wizycie kontrolnej pacjentka podkreśliła, jak znaczny komfort uzyskała dzięki higienizacji i zaopiekowaniu nią w zakresie informacji dotyczących profilaktyki, widoczna też była radykalna zmiana w utrzymaniu higieny.
Niestety, konieczne jest także – w przypadku opisanej pacjentki – podkreślenie, że rola, jaką mogli odegrać lekarze ogólni,
nie została zagrana właściwie. Częsty kontakt z różnymi specjalistami, w których interesie było wręcz uzyskanie zaświadczenia od stomatologa o sanacji jamy ustnej (eliminacji ognisk zapalnych), nie skutkował stosownymi, konsekwentnymi działaniami przez szereg lat.
Historia ta jest przykładem, że zaniedbania higieniczne pacjenta to efekt nie tylko jego lenistwa lub nonszalancji.
To także sygnał, że wcześniej prawdopodobnie nie zwrócono mu w sposób właściwy uwagi na znaczenie prawidłowej higieny, nie motywowano, a także nie kontrolowano efektów. Nawet najbardziej zaniedbanemu higienicznie pacjentowi warto poświęcić czas. Efekty mogą bowiem bardzo pozytywnie zaskoczyć.
Przypadek 3.
Pacjent w wieku 23 lat zgłosił się, w towarzystwie swojej mamy, w celu konsultacji ogólnostomatologicznej. Dotychczasowe wizyty u wielu stomatologów skutkowały wyłącznie usunięciami zębów, bez podjęcia nawet próby ich leczenia.
Zazwyczaj następowały one w związku z dolegliwościami bólowymi. Efektem tego było posiadanie przez bardzo młodą osobę uzębienia resztkowego i zniechęcenia do wizyt w gabinecie stomatologicznym.
Pacjent ogólnie od dzieciństwa cierpiał na niewiadomego pochodzenia przewlekłe zapalenie jelita grubego. Często przebywał w szpitalu. Objawy choroby manifestowały się nawracającymi wymiotami i biegunkami. Towarzyszyła temu niedowaga i epizody anemii.
W wywiadzie stomatologicznym przekazał informację, że nie rozmawiano z nim nigdy na temat higieny jamy ustnej, znaczenia fluoru (nigdy też nie proponowano lakierowania zębów preparatem fluoru). Nie miał też świadomości, że fakt tak rozległych braków zębowych, które nie są uzupełnione protetycznie, negatywnie wpływa na jego sposób odżywiania, powoduje niewłaściwe przygotowanie pokarmu do połknięcia (brak wstępnego trawienia), pogłębia problem schorzenia przewodu pokarmowego i niedoborów żywieniowych.
W badaniu wewnątrzustnym stwierdzono: korzenie zębów 18, 17, 16, 13, 24, 25, 26, 27, 28, 38, 48, brak zębów: 15, 22, 37, 36, 35, 34, 33, 44, 45, 46, 47, 48. W obecnych zębach: 14, 12, 11, 22, 23, 32, 31, 41, 42, 43 założone były liczne wypełnienia z próchnicą wtórną, ślady odwapnienia na szkliwie tych zębów. Dziąsła w stanie zapalnym. Higiena obecnych w jamie ustnej zębów była zadowalająca. Wskaźnik API < 20%.
Podczas instruktażu higieny zwrócono szczególną uwagę na konieczność używania pasty do zębów z bardzo dużą ilością fluoru, po każdym posiłku, uzupełnienie szczotkowania zębów płynem do płukania z fluorem i aplikacją żelu fluorowego, przynajmniej raz w tygodniu. Podkreślono konieczność stosowania miękkiej szczoteczki do zębów. Polakierowano zęby preparatem fluoru.
Po kilku wizytach (w trakcie około 3 miesięcy), podczas których każdorazowo lakierowano zęby fluorem oraz leczono próchnicę wtórną w zębach, przy zachowanej ze strony pacjenta bardzo dobrej higienie, zauważono poprawę stanu dziąseł oraz szkliwa zębów.
Jednak po tym okresie nastąpiła przerwa w kontaktach z pacjentem, który ponownie wrócił do gabinetu po około 4 miesiącach. Stan jamy ustnej okazał się dużo gorszy niż stwierdzony podczas pierwszej wizyty (pogłębienie próchnicy wtórnej, szkliwo zębów całkowicie odwapnione na bardzo dużych powierzchniach). Higiena jednak była wciąż prawidłowa. Wskaźnik API < 20%.
W rozmowie z pacjentem okazało się, że w międzyczasie przebywał kilka tygodni w szpitalu z powodu zaostrzenia schorzenia ogólnego, a następnie odbył kilkutygodniową rehabilitację w domu. Zadeklarował sumienne stosowanie się cały czas do zaleceń dotyczących higieny i profilaktyki. Niestety, podczas dociekania przyczyny pogorszenia stanu uzębienia okazało się, że wieczorem lub także nocą pacjent ma potrzebę podjadania słodyczy, a w okresie nawrotu choroby często towarzyszyły mu wymioty. Fakt podjadania słodyczy po ostatnim szczotkowaniu zębów nie był weryfikowany (piętnowany) ani przez rodzinę, ani przez lekarzy, ani nawet sam pacjent nie starał się z nim walczyć, z powodu obecnego u niego braku apetytu oraz niedowagi. Wszyscy traktowali tę przypadłość (słabość) jako jedyny sposób dostarczania jakichkolwiek kalorii dla organizmu. Ostatecznie pacjent został przekazany chirurgowi w celu dokonania ekstrakcji obecnych korzeni i zaplanowania leczenia implantoprotetycznego.


Komentarz
Przedstawiona historia dowodzi, że zdarzają się sytuacje, kiedy przestrzeganie zasad higieny i profilaktyki nie są w stanie przeważyć negatywnych skutków schorzeń ogólnych. Nie zwalnia to jednak stomatologa z walki o uzębienie pacjenta i rehabilitacji całego układu stomatognatycznego.
Konkluzja
Przedstawione przypadki podkreślają związek pomiędzy stanem miejscowym i ogólnym a utrzymaniem higieny jamy ustnej przez pacjenta.
Po zebraniu szczegółowego wywiadu ogólnego, stomatologicznego i drobiazgowym zbadaniu pacjenta, analiza przyczynowo-skutkowa dotychczasowej postawy prozdrowotnej, przy planowaniu indywidualnych zasad higieny, okazuje się priorytetem. Jej korekta, a nie nauka podręcznikowych wytycznych (np. określonej metody szczotkowania zębów) jest kluczem do współpracy i faktycznej poprawy higieny pacjenta. Uzupełnieniem powinna być motywacja, ze szczególnym uwzględnieniem świadomości pacjenta o powiązaniach zdrowia jamy ustnej ze zdrowiem ogólnym.
Przedstawione historie sugerują, by nie pozostawiać w niektórych sytuacjach całości obowiązku nauki higieny i zachowań prozdrowotnych higienistkom stomatologicznym. Są one nieodzowne, jednak przykłady wskazują, że wskazane jest, by w niektórych sytuacjach wspierały stomatologa, a nie całkowicie go zastępowały i wyręczały.