W praktycznej terapii stomatologicznej estetyczna odbudowa zębów materiałami kompozytowymi utwardzanymi światłem stanowi ważny element leczenia próchnicy, jak również chorób tkanek twardych zębów niepróchnicowego pochodzenia [2, 5]. Pacjenci częściej wybierają wypełnienia kompozytowe niż korony lub wkłady ceramiczne.
W przypadku odbudowy zębów przednich, szczególnie w obszarze istotnym z estetycznego punktu widzenia, głównym celem jest naśladowanie koloru i przezierności tkanek twardych zębów, odbudowa rzeźby i mikrotekstury szkliwa na powierzchni przedsionkowej korony, stworzenie lepszego przejścia między materiałem i zębem oraz osiągnięcie „suchego połysku” na powierzchni wypełnienia [2, 5]. Najważniejsze wymogi stawiane samym wypełnieniom to stworzenie wytrzymałej, trwałej odbudowy oraz uzyskanie fizjologicznych punktów stycznych i przestrzeni międzyzębowych, a także brak nadwrażliwości pozabiegowej, zapewnienie dobrej długoterminowej integralności brzeżnej materiału odtwórczego oraz zapobieganie nawrotom próchnicy i powikłaniom zapalnym ze strony miazgi [2–4].
W przedstawionym w artykule przypadku korzystne wydaje się odbudowanie szkliwa i zębiny zęba przy użyciu różnych materiałów odtwórczych w celu uzyskania integralnego, złożonego efektu odbudowy zęba techniką bezpośrednią. Materiały te powinny wykazywać cechy estetyczne, fizyko-mechaniczne i biologiczne najlepiej odpowiadające właściwościom odbudowywanych tkanek twardych zębów, co pozwoli uzyskać nie tylko pożądany efekt estetyczny i czynnościowy, lecz także zapewnić silne, stabilne połączenie z tkankami twardymi zębów. Ich właściwości biofizyczne powinny być bardzo zbliżone do właściwości odbudowywanych tkanek twardych. Powinny one także mieć działanie biologiczne, ukierunkowane na odbudowę i remineralizację otaczającej zębiny. Zamknięta technika kanapkowa, która obejmuje wybiórczą odbudowę, wydaje się najbardziej praktyczną i skuteczną techniką odbudowy zębów bocznych z rozległymi brakami tkanek twardych w obrębie szkliwa i zębiny. Technika ta obejmuje: odbudowę obszarów zębiny cementem szkło-jonomerowym (ang. glass-ionomer cement – GIC), adhezyjne przygotowanie powierzchni szkliwa i linera oraz odbudowę obszarów szkliwa uniwersalnym kompozytem mikrohybrydowym lub nanohybrydowym.
Wykorzystanie światłoutwardzalnych cementów szkło-jonomerowych jest idealnym rozwiązaniem w rozważanym tu przypadku pod względem właściwości podczas pracy, biokompatybilności, właściwości biomechanicznych i ceny. Cementy szkło-jonomerowe można stosować bez wcześniejszego kondycjonowania tkanek twardych zęba, a dzięki swojej konsystencji i właściwościom fizyczno-mechanicznym umożliwiają one aplikację cienkiej warstwy linera (wymieszane do rzadkiej konsystencji) albo nakładanie grubszego podkładu (konsystencja bardziej gęsta) [5, 6, 8, 12].
Cementem szkło-jonomerowym, który spełnia wyżej wymienione wymagania, jest Ionolux (VOCO). Doświadczenie autorów w zakresie klinicznego stosowania materiału Ionolux dowodzi, że ma on dobre właściwości estetyczne oraz jest łatwy w formowaniu zarówno podczas mieszania, jak i aplikacji w jamie ustnej. Ionolux jest kompatybilny ze wszystkimi materiałami kompozytowymi, dzięki czemu dentysta nie musi zmieniać stosowanego przez siebie kompozytu.
POLECAMY
Opis przypadku
Podczas starannego badania 46-letniej pacjentki stwierdzono, że wypełnienia kompozytowe w zębach 13., 14. i 15. (kieł i przedtrzonowce górne prawe), założone ok. 2 lat wcześniej, nie spełniały już wymogów klinicznych (zdj. 1). Wszystkie 3 wypełnienia stanowiły monolityczny blok, dodatkowo występowały ubytki pobrzeża. Na podstawie badania zimnem stwierdzono, że zęby 13., 14. i 15. były żywe, reakcja bólowa była krótkotrwała i ustępowała natychmiast po usunięciu bodźca termicznego. Diagnoza wstępna: próchnica w zębach 13., 14., 15.
Po znieczuleniu i usunięciu wypełnień zaizolowano obszar zabiegowy i odsunięto tkanki miękkie okrężnym retraktorem warg i policzków oraz klinem ochronnym. Założono nici retrakcyjne nasączone płynem obkurczającym. Przed ostateczną preparacją założono koferdam, który ustabilizowano drewnianymi klinami wprowadzonymi do przestrzeni międzyzębowych.

Podczas preparacji ubytków próchnicowych stwierdzono, że dno ubytku w zębie 14. w części dystalnej było położone w obrębie zębiny wtórnej. W zębach 13. i 15. dno znajdowało się w obrębie środkowych warstw zębiny, w dostatecznej odległości od miazgi zębów. Nie było żadnych klinicznych oznak połączenia pomiędzy ubytkiem a komorą miazgi. W obrębie dna ubytku pozostawiono in situ niewielką ilość zbitej zębiny, przebarwionej z powodu pigmentów (zdj. 2).

Rozpoznanie ostateczne: ząb 14. – głęboka próchnica (początki zapalenia miazgi lub przekrwienie miazgi), zęby 13. i 15. – umiarkowana próchnica (próchnica zębiny).
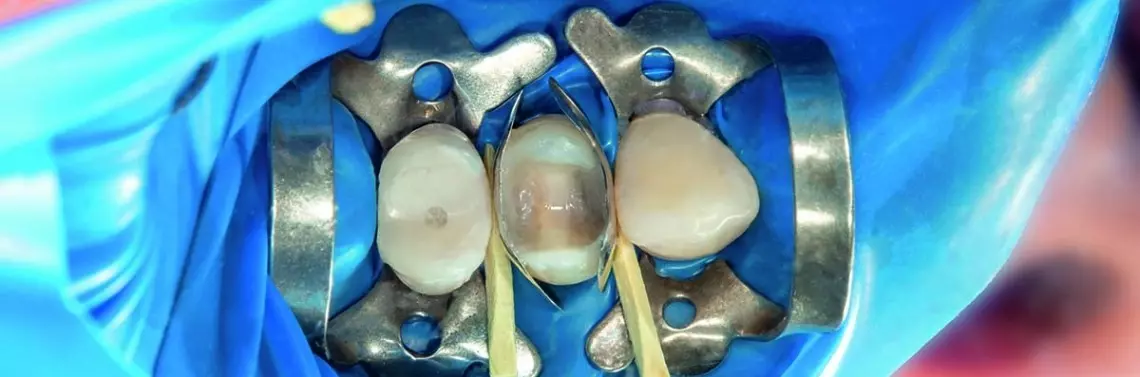
Ubytki poddano działaniu 2-procentowego roztworu chlorheksydyny. W zębie 14., w części dystalnej dla ubytku, zastosowano Calcimol (VOCO Cuxhaven) – samopolimeryzujący liner na bazie siarczanu wapnia służący do pokrywania miazgi. Jako liner szkło-jonomerowy założono w zębach 13., 14. i 15. materiał Ionolux (VOCO), zastępując nim brakującą zębinę. Materiał poddano polimeryzacji światłem. Powierzchnię linerów i ścian ubytków opracowano wiertłami diamentowymi, nadając im niezbędne kontury i usuwając nadmiary GIC. Kontury linerów uformowano w taki sposób, aby odbudować kształt brakującej zębiny. Od strony powierzchni zwarciowych pozostawiono przestrzeń o grubości 1,5–2 mm na materiał kompozytowy. Ostateczną odbudowę zębów przeprowadzono podczas jednego zabiegu w dwóch etapach: najpierw zęby 13. i 15., potem ząb 14. W tym celu wykorzystano formówki częściowe z pierścieniami napinającymi i klinami międzyzębowymi z drewna (zdj. 3).

Odbudowę adhezyjną przeprowadzono w technice total etch, używając kwasu fosforowego i systemu łączącego. Po odbudowie zębów 13. i 15. zdjęto formówki i nadano makroteksturę wypełnieniom. Ząb 14. odbudowano, stosując aktywną technikę multiwektorową w celu rekonstrukcji powierzchni interproksymalnych w odcinku bocznym oraz właściwego zlokalizowania punktów stycznych (zdj. 4).

Po zakończeniu formowania i polimeryzacji wypełnień zdjęto formówki i kliny międzyzębowe. Następnie nadano makroteksturę wypełnieniom, zdjęto koferdam, dostosowano powierzchnie zwarciowe oraz wykończono i wypolerowano powierzchnię kompozytu.
Na zakończenie naniesiono uszczelniacz powierzchni (zdj. 5).

Podczas badania kontrolnego po 14 miesiącach (zdj. 6) stwierdzono, że wypełnienia spełniają wymogi kliniczne. Również pacjent nie zgłaszał żadnych problemów. Szczelność brzeżna: dobra, brak porowatości materiału, badanie wrażliwości (na zimno): prawidłowe, brak oznak zapalenia przyzębia brzeżnego w okolicy zębów 13., 14. i 15., brak oznak nawrotu próchnicy.

W perspektywie długoterminowej pacjent planuje leczenie docelowe koronami ceramicznymi.
Wnioski
Zdaniem autora przedstawiana technika odbudowy pozwala lekarzowi dentyście wykonywać trwalsze, bardziej fizjologiczne i bardziej skuteczne z medycznego lub biologicznego punktu widzenia wypełnienia techniką bezpośrednią przy wykorzystaniu materiałów kompozytowych. Poszerzają się możliwości leczenia próchnicy w odcinku bocznym, rośnie też skuteczność działań terapeutyczno-profilaktycznych, szczególnie w odniesieniu do rozległych braków tkanek twardych zębów. Ponadto metoda ta powinna być preferowana w przypadkach, w których lekarz dentysta jest zmuszony pozostawić „podejrzaną” zębinę w obrębie dna ubytku, który ma np. przebarwienia związane z amalgamatem (zdj. 7).

amalgamatowym. Podkład: Ionolux
Piśmiennictwo:
- Lobovkina L.A., Romanov A.M. Sposoby zameshcheniya dentina v restavratsiyakh bokovykh zubov. Sovremennaya stomatologiya 2014; 1 (70): 11–12.
- Makeyeva I.M., Nikolayev A.I. Vosstanovleniye zubov svetootverzhdayemymi kompozitnymi materialami: prakticheskoye rukovodstvo dlya vrachey stomatologov-terapevtov. MEDpress-inform, Moskau 2011; 1-368. Makeyeva I.M., Nikolayev A.I., Vlasova N.N.
- Obshchiye printsipy restavratsii defektov tverdykh tkaney zuba. W: Makeyeva I.M., Zagorskiy V.A. Biomekhanika zubov i plombirovochnykh materialov. Verlag BINOM, Moskau 2013; 111–129.
- Nikolayev A.I. Sistemnyy podkhod k diagnostike i kompleksnomu lecheniyu karioznykh i prisheyechnykh nekarioznykh porazheniy tverdykh tkaney zubov (kliniko-laboratornoye issledovaniye): Diss. … des Doktorgrades der Medizin: 14.01.14. Smolensk 2012; 1-193.
- Nikolayev A.I., Tsepov L.M. Prakticheskaya terapevticheskaya stomatologiya: uchebnoye posobiye dlya sistemy poslevuzovskogo professional’nogo obrazovaniya vrachey stomatologov. 6. Aufl., überarb. und erg. – Moskau: MEDpress-inform, 2007; 928.
- Skripkina G.I., Mityayeva T.S., Romanova Y.G. Sravnitel’naya kharakteristika effektivnosti ispol’zovaniya stekloionomernykh tsementov v klinike stomatologii detskogo vozrasta. Cathedra – kafedra. Stomatologičeskoe obrazovanie 2014; 47: 48–51.
- Surzhanskiy S.K., Trofimets E.K., Azarov A.V. Analiz mikroflory na poverkhnosti plomb iz razlichnykh materialov. Nauchnyye trudy SWorld 2010; 22 (4): 8–11.
- Tokmakova S.I., Lunitsyna Y.V., Luk’yanov N.Y. i wsp. Kliniko-laboratornaya otsenka plomb iz kompozita v sochetanii s prokladochnymi materialami pri lechenii kariyesa zubov. Problemy stomatologii 2014; 2: 34–36.
- Burke F.M., Ray N.J., McConnell R.J. Fluoride-containing restorative materials. International Dental Journal 2006; 56: 33–43.
- Fúcio S.B., Paula A.B., Sardi J.C. i wsp. Streptococcus Mutans Biofilm Influences on the Antimicrobial Properties of Glass Ionomer Cements. Brazilian Dental Journal 2016; 27: 681–687.
- Hewlett E.R., Mount G.J. Glass ionomers in contemporary restorative dentistry – a clinical update. Journal of the California Dental Association 2003; 31: 483–492.
- Mount G.J., Patel C., Makinson O.F. Resin modified glass-ionomers: strength, cure depth and translucency. Australian Dental Journal 2002; 47: 339–343.